Лечение ран при диабетической стопе
Оценка риска, профилактика и лечение синдрома диабетической стопы, а также сопутствующих заболеваний с использованием всех наиболее эффективных методик в современной клинике К+31 Лобачевского.

специалисты

оборудование

лечения
Причины развития заболевания

Люди с сахарным диабетом подвержены риску возникновения синдрома диабетической стопы из-за повышенного уровня глюкозы в крови. Этот избыток сахара вредит сосудам и нервам, особенно в нижних конечностях. Когда сосуды повреждаются, кровь не может полноценно доставлять кислород и питательные вещества к тканям. Такое нарушение приводит к плохому заживлению ран и инфекций, что иногда заканчивается ампутацией ноги.
Повреждение нервов или невропатия также играет роль, делая ноги менее чувствительными к боли и давлению. Это значит, что мелкие травмы или даже обычное давление от обуви пациент может длительное время не замечать. Именно поэтому людям с сахарным диабетом важно регулярно осматривать свои ноги и следить за их состоянием.
Симптомы и осложнения диабетической стопы

Клиническая картина при сахарном диабете может варьироваться от незначительных поражений кожи до глубоких трофических язв и гнойно-некротических процессов. К наиболее распространенным симптомам относятся:
- Покраснение.
- Отек.
- Наличие открытых ран или язв.
- Изменение цвета кожи.
- Ощущение жжения или боли в стопе.
Осложнения, связанные с диабетической стопой, могут иметь серьезные последствия для здоровья и требуют своевременного медицинского вмешательства. К наиболее значимым из них относятся инфекционные процессы, которые могут прогрессировать до остеомиелита – воспаления костного вещества, часто требующего хирургического лечения. Кроме того, хронические диабетические язвы и раны на стопе, не заживающие на протяжении длительного времени, значительно ухудшают качество жизни пациента. Ему становится сложно самостоятельно передвигаться и обслуживать себя.
Диабетическая стопа проявляется в двух основных формах — нейропатической и ишемической, каждая из которых имеет свои отличительные признаки.
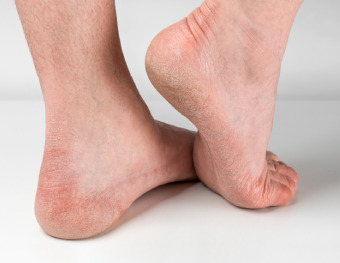
Когда у человека с сахарным диабетом развивается нейропатия, что означает повреждение нервов в ногах, у него нарушается чувствительность стоп. Кожные покровы становятся сухими, приводя к образованию мозолей.
Деформации стопы и пальцев, снижение рефлексов и чувствительности также могут быть признаком нейропатической формы, но они не всегда заметны на начальной стадии. Из-за снижения чувствительности нервных окончаний раны у диабетиков и язвы часто остаются безболезненными.
- Холодные ноги Что свидетельствует о нарушении кровообращения
- Сухость и шелушение Сухость кожи, шелушение, особенно между пальцами
- Трещины Наличие трещин при диабете.
- Бледность и синюшность Бледность или синюшность кожи, что является признаком кислородного голодания тканей
- Боль Болезненность язв и волдырей на ногах при диабете, а так же боль при ходьбе и колющие ощущения в ногах
- Особые признаки Особую тревогу должны вызывать такие симптомы, как постоянные боли, изменение цвета стопы, а также появление язв на ногах при диабете, не заживающих в течение длительного времени. Эти признаки могут указывать на гангрену, которая в запущенных случаях приводит к ампутации пораженных участков
Терапия синдрома диабетической стопы
Лечение раны при сахарном диабете требует комплексного подхода и помощь специалистов разных медицинских направлений. Эндокринолог, хирург, кардиолог, невролог и другие эксперты работают сообща, чтобы подобрать наилучший план лечения. Чаще всего он включает как медикаментозное вмешательство, так и меры по уходу и профилактике.
Принципы терапии включают:
- Применение антибиотиков и противомикробных препаратов для борьбы с инфекцией.
- Улучшение кровоснабжения пораженных участков с помощью вазоактивных средств.
- Разгрузка стопы для предотвращения дальнейшего повреждения тканей.
- Местное лечение ран при диабете, включая использование антисептиков и ранозаживляющих повязок.
Особое внимание врачи уделяют борьбе с инфекциями. После получения результатов бактериологического посева и антибиограммы они назначают антибактериальную терапию. Важно не только подавить патогенную микрофлору, но и предотвратить возможное развитие резистентности к антибиотикам.
Вторым важным направлением считается восстановление нормального кровотока в тканях стопы. Вазоактивные препараты помогают улучшить микроциркуляцию, снимают ишемию и способствуют более быстрому заживлению ран на ногах у диабетиков.
Физическая разгрузка стопы осуществляется с помощью специально подобранной ортопедической обуви, ортезов или иммобилизирующих бандажей. Это позволяет снизить давление на пораженные участки и предотвратить образование новых повреждений.
Местное лечение диабетических язв подразумевает их регулярную обработку и применение современных антисептических и ранозаживляющих средств, например, атравматических повязок, которые способствуют быстрому и качественному заживлению ран при сахарном диабете. Подход к выбору местных средств индивидуален и зависит от стадии раневого процесса и наличия инфекции.
Этапы хирургического лечения
Хирургическое лечение – ключевой метод в лечении осложненных стадий синдрома диабетической стопы, когда консервативные методы не дают положительного результата. Оно предполагает удаление некротических тканей, минимизацию риска инфекции и сохранение функциональности конечности.
Консультация и полный осмотр хирургом
Проведение диагностических тестов и анализов
Разработка индивидуального плана лечения с учетом состояния здоровья пациента
Рассмотрение возможных вариантов оперативного вмешательства
Проведение операции, которая длится в среднем около 30 минут
Кратковременное послеоперационное наблюдение в стационаре
Получение рекомендаций для дальнейшего восстановления
В экстремальных случаях, когда есть угроза жизни, врачи могут принять решение об ампутации, что позволяет убрать источник инфекции и предотвратить ее распространение.
Чтобы максимально сохранить ткани и опорную функцию стопы, врачи используют такие методики, как декомпрессия нервов, устранение деформаций стопы или иссечение инфицированных участков.
После операции важно придерживаться рекомендаций по реабилитации. Индивидуальная ортопедическая обувь – неотъемлемая часть послеоперационного периода, так как она помогает разгрузить прооперированную стопу и предотвращает новые повреждения. Также в программу восстановления обычно входят диета, массаж, ЛФК и физиолечение.
Этапы ухода за ранами при синдроме диабетической стопы
Антисептическая обработка раны средствами, которые не содержат спирт и красители. Она позволяет предотвратить вторичное инфицирование и подготовить рану к дальнейшей обработке
Создание влажной среды в ране. Используйте специализированные абсорбирующие повязки, которые поддерживают оптимальный уровень влажности и способствуют заживлению ран при диабете
Надежная фиксация повязки. Завершающим этапом является использование адгезивной или полиуретановой повязки для защиты раны от внешних факторов и поддержания необходимого микроклимата для заживления
Контроль за уровнем сахара в крови
Смазывание стоп противогрибковой мазью для профилактики после посещения бассейна, бани или сауны
Также необходимо особое внимание уделять аккуратному уходу за ногтями, стачивать их пилкой, а не обрезать ножницами
Запишитесь на прием в удобное время на ближайшую дату

Такая награда выдаётся клиникам с самым высоким рейтингом по оценкам пользователей, большим количеством обращений с данной площадки, при отсутствии критичных нарушений.

Такая награда выдается клиникам с самым высоким рейтингом по оценкам пользователей. Она означает, что место знают, любят и сюда точно нужно зайти.

Портал ПроДокторов собрал 500 тысяч отзывов, составил по ним рейтинг врачей и наградил лучших. Гордимся, что среди награжденных есть наши врачи.
Стоимость
Ответы на популярные вопросы
Когда необходимо обращение к хирургу?
Как использовать мазь на основе банеоцина и перекись водорода?
Использовать мазь на основе банеоцина для лечения гнойных ран при сахарном диабете рекомендуется 2 раза в день, нанося средство тонким слоем на предварительно очищенную рану.
Для очищения пораженных участков можно использовать перекись водорода. Однако, важно применять средство с осторожностью, так как большая дозировка наносит вред заживающим тканям. Обычно перекись водорода наносят на рану, затем дают ей подсохнуть и после этого используют мазь банеоцин. Затем на рану накладывают стерильную повязку.
Что делать, если нет абсорбирующих повязок?
Как ухаживать за местом ампутации?

































Об услуге
Лечение ран при диабете — это комплекс терапевтических и профилактических мероприятий. Они направлены на очищение, заживление и восстановление целостности кожных покровов и подлежащих тканей стопы, пораженных в результате нейропатических нарушений на фоне сахарного диабета.
Примерно 8-10% людей, страдающих этим заболеванием, сталкиваются с патологическими изменениями стоп, и около 50% пациентов входят в группу риска развития подобных осложнений.